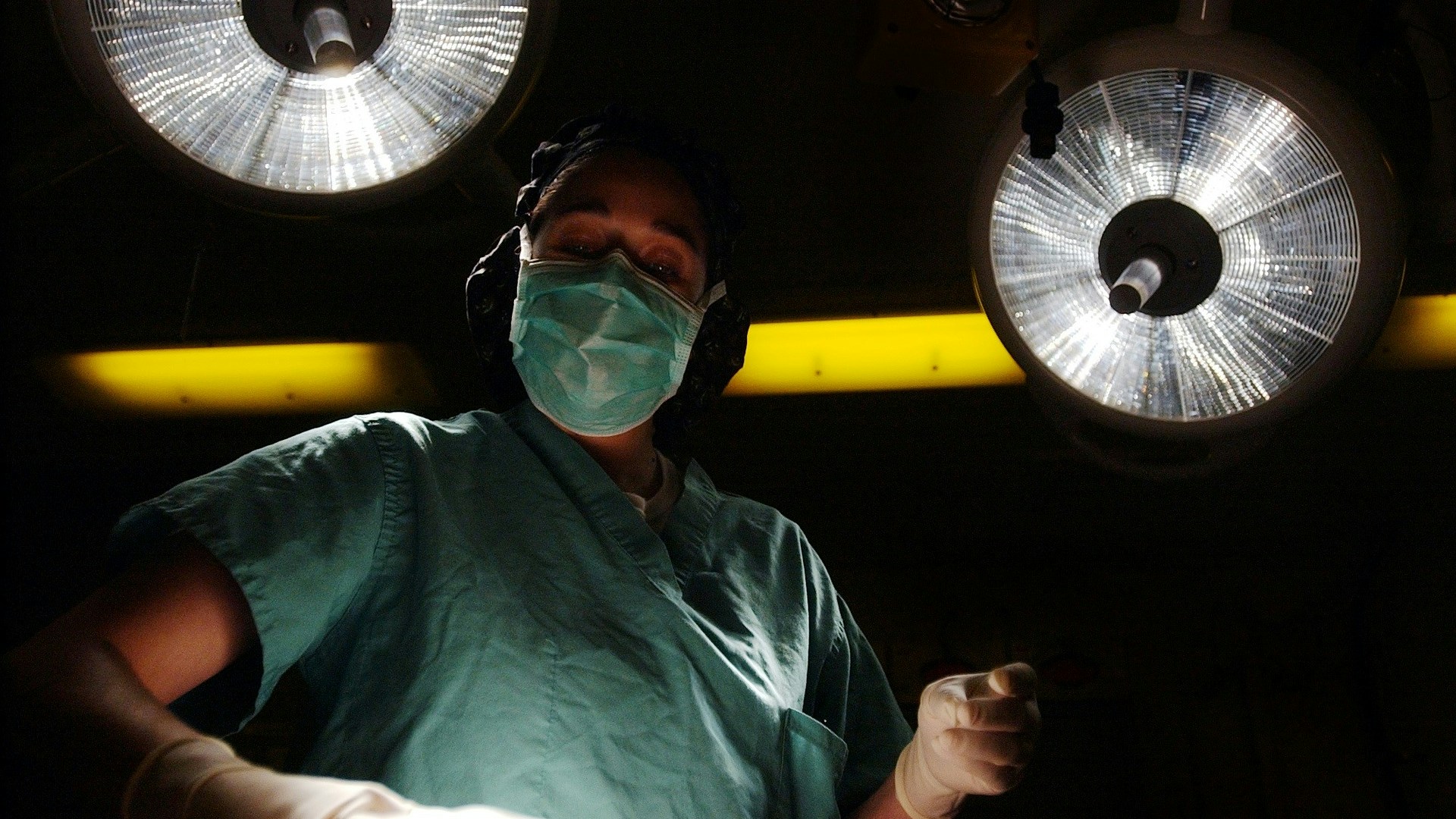
Corona bringt die Pflege schon wieder ans Limit. Doch die wehrt sich jetzt
Wir haben Pfleger:innen beim Streiken begleitet. Unter welchen Arbeitsbedingungen sie schon vor Corona litten, wie sie die vierte Welle erleben – und was sie sich von der neuen Regierung wünschen
Vom Applaus ist nichts geblieben. An einem eisigen Novembermorgen befinde ich mich inmitten einer Traube von Menschen, die die fehlende Ankerkennung der Pflege nicht länger akzeptieren wollen. Ausgestattet mit gelben Warnwesten, Trillerpfeifen und Transparenten haben sie sich vor ihrem Arbeitsplatz versammelt. Im Hintergrund ragen die beiden 62 Meter hohen Bettentürme des Universitätsklinikums Münster in den Himmel, in denen sie Jahr für Jahr Zehntausende Patient:innen versorgen. Die Pflegenden hier in Münster, aber auch in Aachen, Bonn, Düsseldorf, Essen und Köln machen nun einen Schritt, der für die meisten von ihnen bis vor Kurzem undenkbar schien: Sie streiken.
Ein Streik, ausgerechnet in dieser
Unsere Unzufriedenheit ist so weit gewachsen, weil wir alle die Hoffnung hatten, dass sich durch Corona endlich etwas an unseren Arbeitsbedingungen tut – doch es hat sich einfach nichts verändert. Außer Klatschen ist für die meisten von uns nichts rumgekommen; die Wertschätzung für unsere Arbeit ist faktisch nicht existent.

Viele ihrer Kolleg:innen hätten nicht einmal den einmaligen Coronabonus erhalten, der seitens der Politik öffentlichkeitswirksam versprochen wurde. Nachträglich war im Gesetzestext festgelegt worden, dass nur Pflegende in Kliniken diesen erhielten, in denen zwischen dem 1. Januar und dem 31. Mai 2021 eine Mindestzahl an Coronapatient:innen versorgt wurde. In einer Zeit also, als die erste Welle dank sehr konsequenter Maßnahmen viel weniger stark wütete, als es die noch folgenden tun sollten.
Nun droht der nächste Schlag in den aktuellen Tarifverhandlungen für den öffentlichen Dienst, in dem die Mitarbeitenden der Unikliniken beschäftigt sind: Die Gewerkschaften fordern für die Beschäftigten im Gesundheitswesen monatlich 300 Euro mehr, Auszubildende sollen 100 Euro mehr erhalten. Das Gegenangebot der Bundesländer lautet aktuell … 0 Euro. Eine Klatsche, die sich anfühlt wie eine Ohrfeige.
Die Arbeitgeberseite hatte in der zweiten Tarifrunde Anfang November schlicht kein Angebot vorgelegt, was scharfe Kritik der Gewerkschaften nach sich zog – sowie die seitdem wöchentlich stattfindenden Warnstreiks.
Mich hat es fassungslos gemacht, zu hören, dass die Arbeitgeber keinen Fachkräftemangel sehen. Und das, obwohl Corona noch lange nicht vorbei ist. Im Team sind wir uns einig, jetzt werden wir streiken. Diese Haltung zwingt uns dazu.
Wie konnte es so weit kommen?
Die Pandemie zwingt die überlastete Pflege endgültig in die Knie
Spätestens jetzt, in der bereits vierten Welle, geraten die Lebensretter:innen in den Kliniken endgültig an ihre Grenzen. Wenn sie angesichts der immensen Belastungen nicht bereits aufgegeben haben: Allein im ersten Jahr der Pandemie haben etwa 9.000 Pflegekräfte ihren Beruf an den Nagel gehängt. Tendenz steigend.
Trotzdem schwadronieren viele Politiker:innen heute wie damals über die Zahl von verfügbaren Intensivbetten, wie etwa Wolfgang Kubicki.
Wie die Realität dieses Personals aussieht, beschreibt Lisa Schlagheck: »Wir sind immer häufiger unterbesetzt, müssen regelmäßig auf unsere Pausen verzichten und Überstunden machen. Gleichzeitig wird die Patientenlast immer größer. Wir rennen eigentlich nur noch von A nach B und schaffen so am Ende weniger. So werden auch wir immer häufiger krank. Viele haben bereits gekündigt – und es gibt niemanden, der nachrückt.« 135 Intensivbetten betrieb etwa die Uniklinik Münster zu Beginn der Pandemie, wegen des Mangels an qualifiziertem Personal sind es aktuell nur noch 110.

Diese Situation zu kennen ist ausgesprochen wichtig, um die Beweggründe der Streikenden wirklich nachvollziehen zu können. Nicht zuletzt, weil es auch Kritik am Zeitpunkt der Streiks angesichts der Coronalage gab. Die Gewerkschaften würden die Pandemie als Druckmittel missbrauchen, hieß es etwa seitens des ärztlichen Direktors der Uniklinik Essen. Die Reaktion des Deutschen Berufsverbandes für Pflegeberufe folgte prompt:
Das eigentlich Kritische ist, dass wir 365 Tage im Jahr mit einer Notbesetzung arbeiten.
Die Tarifverhandlungen über die geforderten Lohnerhöhungen, die der Anlass für die Warnstreiks sind, stecken währenddessen noch in einer Sackgasse. Die nächste Verhandlungsrunde mit den Arbeitgebern, sprich der Tarifgemeinschaft deutscher Länder (TdL), ist für den 26. November angesetzt. Auf Anfrage teilte ein Sprecher des Vorstandsvorsitzenden der TdL mit, dass man auf beiden Seiten die grundlegende Bereitschaft für eine Einigung sehe. Man erkenne an, dass der gesamte »öffentliche Dienst in der Zeit der Pandemie Beachtliches geleistet hat und hierfür Wertschätzung verdient«. Allerdings habe man bereits in der letzten Lohnrunde 2020 viel für die Pflege getan. Die zeitweise Belastung zu Coronazeiten könne auch im Rahmen eines Einmalbetrags berücksichtigt werden. Weiter heißt es, man müsse sich aber »kümmern, dass wir die Haushalte stabil halten und die öffentlichen Finanzen nicht so strapazieren, dass sie nicht mehr tragfähig sind. Die Kassen der Länder sind einmal durch Einnahmeausfälle belastet, aber auch dadurch, dass der Staat in der Pandemie viele Ausgaben schultern musste, um Bevölkerung und Wirtschaft zu schützen und zu unterstützen. […] Es wird eine Erhöhung geben, aber die 5% pro Jahr sind unrealistisch.«
Pflegedschungel Deutschland
Bei den aktuellen Verhandlungen geht es um die Pflegenden im öffentlichen Dienst in Krankenhäusern der öffentlichen Hand. Für viele Beschäftigte in der Kranken- und Altenpflege greift dieser Tarif jedoch nicht, weil diese bei sozialen, kirchlichen oder privaten Arbeitgebern beschäftigt sind. Dennoch haben die öffentlichen Tarifabschlüsse in der Regel etwas Lenkungswirkung für die Beschäftigten der anderen Arbeitgeber.
Mehr Geld wäre angesichts der Arbeitssituation der Pflegenden jedoch ohnehin nur ein kleiner Schritt, um endlich etwas zu ändern, wie Lisa Schlagheck deutlich macht: »Neben der finanziellen Wertschätzung muss sich vor allem etwas an den Arbeitsbedingungen selbst ändern. Wir haben nicht das Gefühl, dass wir in irgendeiner Form entlastet werden.« Selbst im vergangenen Sommer in Zeiten niedriger Inzidenzwerte habe es keine Gelegenheit zum Durchatmen gegeben. Im Gegenteil: »Nach der letzten Coronawelle hatten wir sogar noch mehr Arbeit, weil alle Operationen nachgeholt werden mussten, die zuvor aufgeschoben wurden.«
Erleichterung verschaffen könnten etwa eine verringerte Wochenarbeitszeit oder mehr Urlaubstage. »Etwas Spürbares, damit ich sagen kann, dass ich meinen Beruf in Zukunft wieder fit und belastbar ausüben kann. Ich wünsche mir einen Blick der Verantwortlichen, der in die Zukunft gerichtet ist, damit die Kollegen, die jetzt noch da sind, nicht auch noch verheizt werden. Damit es ihnen zumindest ein bisschen einfacher gemacht wird.«
Pflegenotstand gab es schon lange vor der Pandemie
Die katastrophale Entwicklung der vierten Welle bringt nun in vielen Krankenhäusern das Fass zum Überlaufen. Doch darüber lässt sich leicht vergessen, dass sich die Situation der Beschäftigten im ökonomisierten Gesundheitswesen bereits kontinuierlich verschlechterte, bevor sie das Virus in den Mittelpunkt der öffentlichen Aufmerksamkeit rückte.
»Schon seit meinem Berufseinstieg fühlt sich alles an wie eine unaufhörliche Abwärtsspirale. Es ist immer leicht gesagt, wir brauchen mehr Personal. Aber wo soll das herkommen? Fakt ist: Die Arbeitsbedingungen sind derart unattraktiv, dass die Leute, die nachkommen, auch schnell wieder raus sind.«
Substanziell verändert hat sich an diesem Zustand nie etwas. Lisa Schlagheck arbeitet bereits seit 10 Jahren in der Krankenpflege. Damit hat sie schon länger durchgehalten als viele ihrer Kolleg:innen.
Die Probleme gehen häufig bereits in der Ausbildung los, wie 2 Auszubildende in der Krankenpflege bereits vor über 3 Jahren bei Perspective Daily berichteten. Sie beklagten schon damals, dass die hauchdünne Personaldecke und die schwierigen Arbeitsbedingungen die praktische Ausbildung in der Klinik leiden ließen und der Nachwuchs nicht selten als günstige Arbeitskräfte Lücken zu schließen hätte – statt in Ruhe zu lernen.
So ist es mir auf Dauer einfach zu frustrierend: in einem Job zu arbeiten, in dem ich gerne viel leisten möchte, es aber einfach nicht schaffen kann.
Übrigens: Auf Nachfrage teilten uns die beiden Auszubildenden aus dem Artikel von 2018 mit, dass sie inzwischen nicht mehr in der Pflege tätig seien.
Hier findest du den Artikel über die Situation in der Pflegeausbildung von 2018:
Es verwundert nicht, dass viele junge Menschen schon direkt nach der Ausbildung an ihre Grenzen gelangen. »Viele Mitarbeitende unter 30 reduzieren auf 70%, weil sie schnell das Gefühl haben, kaputtzugehen. Am Ende des Monats ist ohnehin nicht viel Geld da, da machen es die paar Euro weniger auch nicht aus. So hat man wenigstens ein bisschen was vom Leben, angesichts von Schichtarbeit und 12-Tage-Diensten«, berichtet auch Lisa Schlagheck heute.
Lisa Schlagheck ist noch dabei – und zeigt sich kämpferisch: »Ich bin mir sicher, dass wir auch diese Welle noch irgendwie gestemmt kriegen, aber der Preis dafür wird zum einen sein, dass wir wieder
Unterbesetzt seit über 20 Jahren
Die Überlastung der Pflegenden einfach auf Corona zu schieben, so wie es jetzt häufig getan wird, greift also zu kurz. Die Ursachen liegen tiefer: Die politischen Verantwortlichen haben es über Jahrzehnte hinweg versäumt, das System zu reformieren, die Verwaltungen währenddessen die Unterbesetzung kleingerechnet. Mit dem Titel »Dann machen wir eben dicht« zitierte der Spiegel schon im Jahr 1990 Krankenhausträger, die angesichts des Abbaus von Zivi-Stellen »das wahre Ausmaß des Pflegenotstandes« entlarvt sahen.
Während die Soldaten, die [nach dem Zusammenbruch der Sowjetunion] aus den Kasernen abrücken, keiner vermissen wird, droht dem schon seit langem maroden westdeutschen Pflegesystem mit dem Ausfall der Zivis der Kollaps.
Schon 1993 gab es zahlreiche Hilferufe aus der Pflege – eine Folge der Wiedervereinigung. Damals wollte die Schwarz-Gelbe Bundesregierung unter Helmut Kohl die Pflegesituation schon einmal durch die sogenannte Pflege-Personalregelung per Gesetz verbessern. Dazu erfasste jede Klinik den Pflegebedarf aller Patient:innen im Detail. Heraus kam, dass bereits damals sage und schreibe 61.000 Vollzeitkräfte fehlten. In den Folgejahren wurden lediglich 16.000 neue Stellen geschaffen, nur um das Vorhaben 1997 erneut einzustampfen.
Bei einer erneuten Erhebung im Jahr 2001 kam heraus, dass 291.000 Pflegende in Vollzeit an Krankenhäusern tätig waren – unterm Strich gerade einmal 2.000 mehr als 1993. Die Politik, diesmal Rot-Grün unter Kanzler Gerhard Schröder, reagierte im Jahr 2000 schon mit einer Gesundheitsreform, die einerseits die Kosten dämpfen und so die Krankenkassenbeiträge stabil halten sollte und andererseits durch wettbewerbliche Steuerung Krankenhäuser zu mehr Konkurrenz untereinander bewegen sollte.

Die Folge: Noch weniger Pflegende. In den Jahren 2002–2007 wurden in den Krankenhäusern etwa 33.000 weitere Stellen abgebaut.
Angesichts dieser Zahlen stellt sich eine zentrale Frage: Wenn die Bedingungen in der Pflege schon seit Jahrzehnten derart zermürbend sind – warum kommt der Widerstand der Betroffenen erst und gerade jetzt in Gang?
Warum viele Pflegende jetzt auf die Barrikaden gehen
In Deutschland sind 1,1 Millionen Menschen in der Krankenpflege tätig, weitere 615.000 Altenpflegekräfte haben unter ähnlichen Problemen zu leiden. Zum Vergleich: In der Automobilindustrie sind es 830.000.
Lisa Schlagheck von der Uniklinik Münster vermutet, dass viele Kolleg:innen angesichts der immer neuen Enttäuschungen seitens der Politik resigniert haben: »Ich kann mir vorstellen, dass das daran liegt, dass viele in diesem schlecht laufenden System aufgewachsen sind. Die Kolleg:innen kennen gar nichts anderes als miese Arbeitsbedingungen und schlechte Bezahlung. Uns wird schon in der Ausbildung eingetrichtert: ›Jetzt habt ihr noch Welpenschutz, aber in der Praxis müsst ihr dann viel mehr viel schneller machen.‹«
Zudem fehle es an Aufklärung darüber, wie sich die eigenen Interessen in die Politik tragen lassen. »Es sind nur wenige Prozent der Pflegekräfte in Gewerkschaften organisiert. Das liegt sicher auch daran, dass in Ausbildung und Berufsalltag nicht kommuniziert wird, was Gewerkschaften überhaupt sind und wofür sie da sind. Das gilt teils auch für Kolleg:innen, die schon 30, 40 Jahre dabei sind«, sagt Schlagheck. Sie sei zwar der Meinung, dass sich Beschäftigte damit aus eigener Motivation auseinandersetzen sollten, was jedoch angesichts der Arbeitsbedingungen ein hoher Anspruch sei: »Im Alltag ist es extrem schwer, sich nach 12 Tagen Arbeit am Stück im Schichtdienst noch mit Berufsstandspolitik und eigenem Engagement zu befassen.«
Zur Erklärung: Der Dienstplan von Pflegenden sieht in der Regel 12 Arbeitstage am Stück vor. Auf diese folgen 4 Erholungstage – zumindest theoretisch. Weil Kolleg:innen aber häufig ausfallen und die Personaldecke derart dünn ist, muss regelmäßig kurzfristig eingesprungen werden, um den Betrieb am Laufen zu halten. »Viele haben einfach resigniert oder aufgebeben. Die Lösungen lauten für die meisten irgendwann einfach Abstumpfung, Kündigung oder Arbeitszeitreduktion«, so Schlagheck. Das Ergebnis eines jahrzehntelangen Teufelskreises aus Sparzwängen, Unterbesetzung und schlechten Arbeitsbedingungen – die wiederum zu noch weniger Personal führen.
Die Pandemie ist für all das nicht die Ursache. Aber vielleicht ist sie der letzte Stoß, der das kranke System zum Kippen bringt und den Pflegenden endgültig vor Augen führt, welche Macht sie haben. Zumindest Lisa Schlagheck nimmt aktuell eine wachsende Dynamik in ihrem Umfeld wahr: »Die Folgen der Pandemie haben etwas verändert. Bisher dachten viele, dass eine Gewerkschaft keine Chance auf Verbesserung bringt. Doch jetzt bekommen sie angesichts der Streiks mit, dass da etwas in Bewegung kommt.«
Zwar könne sie noch nicht einschätzen, wie entschlossen sich die anbahnende Ampelkoalition ihrer Sache annehmen wird – doch ein »Weiter so« würden sie und ihre Kolleg:innen nicht akzeptieren. »Wir sind Teil eines riesengroßen Apparates, der einfach nicht funktioniert. Hier die nötigen Milliarden in die Hand zu nehmen, um ihn endlich zu reformieren, das sehe ich gerade noch nicht kommen. Doch bis es so weit ist, werden wir zu unserem letzten Mittel, dem Streik, greifen, um der Regierung die Pistole auf die Brust zu setzen.«
Titelbild: Felix Austen - copyright